Демиелинизирующая полинейропатия воспалительного генеза хронического течения (ХВДП) – группа полинейропатий (заболевания, характеризующиеся повреждением волокон периферической отдела нервной системы), которые протекают как следствие системного воспаления и сопровождаются демиелинизацией нервных окончаний. Для патологии типично подострое начало и длительное (дольше 2 месяцев) течение. Патологический процесс характеризуется периодами ремиссии и обострения.
Характеристика
ХВДП – это болезнь, которая возникает вследствие аутоиммунных реакций, сопровождается мышечной слабостью в проксимальных и дистальных отделах конечностей, что указывает на схожесть с синдромом Гийена-Барре (аутоиммунное заболевание, при котором поражаются нервы периферической системы), известным так же, как демиелинизирующая полинейропатия острого течения воспалительного генеза (ОВДП).
Основное различие указанных патологий в неврологии – прогрессирующее течение в случае ХВДП в противовес монофазному течению и самостоятельному восстановлению функций в 80% случаев при ОВДП. Диагноз ОВДП у 3-5% пациентов предшествует ХВДП, на которую в общей структуре полинейропатий приходится около 5% случаев. Распространенность заболевания составляет 1-3 случая на 100 тысяч населения ежегодно.
Болезнь возникает в любом возрасте, чаще диагностируется у мужчин, чем у женщин. Сенсомоторная форма ХВДП известна как синдром Левиса-Самнера, который характеризуется преимущественным повреждением двигательных и сенсорных волокон. Выделяют форму с доминированием в клинической картине нарушений чувствительности и форму с одновременным повреждением нервных волокон периферической системы и ЦНС.
Причины возникновения
ХВДП в неврологии – полинейропатия аутоиммунного генеза, что указывает на ведущую роль в патогенезе иммуногенетических и иммунопатологических механизмов. Этиология заболевания изучена недостаточно. Некоторые исследователи связывают появление дебютных признаков с иммунизацией или интеркуррентными (случайно присоединенными) инфекциями.
Клинические проявления
ХВДП сопровождается характерными симптомами, что позволяет поставить диагноз и назначить лечение. Пациенты жалуются на слабость в ногах, в дистальных (удаленных от центра) или проксимальных (приближенных к центру) отделах. Иногда слабость проявляется асимметрично в разных нижних конечностях. Вегетативная дисфункция выражена меньше, чем при СГБ. Другие признаки:
- Парестезии (чувство жжения, покалывания) в области кистей и стоп.
- Онемение дистальных сегментов конечностей.
- Шаткость походки, неустойчивость при ходьбе.
На начальной стадии течения чаще повреждаются элементы периферической системы в области ног. Больному становится тяжело подниматься по лестнице, возникают трудности при принятии вертикального положения из позиции сидя, например, при подъеме из кресла. Затрудняется ходьба, наблюдаются случаи падения из-за неспособности удерживать заданную позу.
Позже в патологический процесс вовлекаются верхние конечности, что проявляется трудностями при застегивании пуговиц, завязывании шнурков, пользовании предметами обихода, например, кухонными принадлежностями. В периоды между рецидивами происходит частичное или полное восстановление функций.
Нарастание симптоматики происходит медленно. Нередко от появления дебютных признаков до развития выраженных нарушений проходит несколько месяцев. Дальнейший характер течения вариабелен. Демиелинизирующая полинейропатия протекает в нескольких вариантах, что обуславливает разницу клинических проявлений. Варианты течения:
- Хронический монофазный. Симптоматика постепенно нарастает и достигает максимальной степени выраженности. Следующий период характеризуется полным или частичным устранением симптомов, после чего патология не прогрессирует, приступы обострения не повторяются.
- Хронический рецидивирующе-ремиттирующий. Отличается четко определяемыми периодами усиления неврологической симптоматики, после чего происходит регресс нарушений. Периоды рецидивов сменяются промежутками стабилизации состояния больного.
- Ступенчато-прогрессирующий. Нарастание симптоматики происходит ступенчато по прогрессирующему типу.
- Неуклонно-прогрессирующий. Непрерывное нарастание симптоматики в медленном темпе.
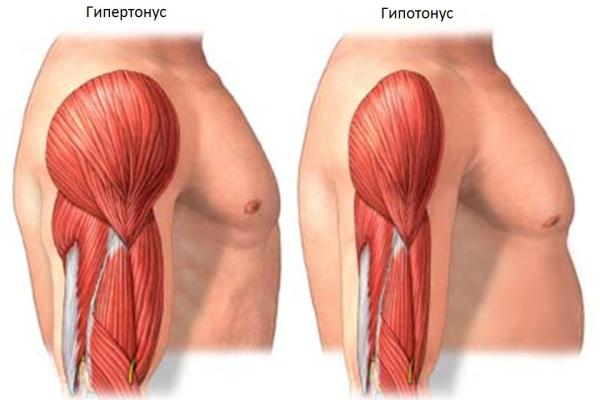
Парезы при демиелинизирующей нейропатии преимущественно затрагивают нижние конечности. Даже в случае выраженных парезов мышечная слабость не сопровождается прогрессирующими атрофическими изменениями в мышцах. Прогресс атрофии не выявляется, даже если ослабление мышц наблюдается в течение нескольких месяцев. Характерный признак – мышечная гипотония, протекающая по диффузному (рассеянному) типу.
Гипотония (понижение тонуса мышц) проявляется мягкостью, дряблостью мышечной ткани, избыточным разгибанием в суставах (локтевом, коленном), снижением силы сопротивления пассивным движениям. Болевой синдром интенсивного характера выявляется редко, чаще боль умеренная. Ранний диагностический признак – снижение сухожильных рефлексов с последующим их выпадением.
Чаще выпадает ахиллов рефлекс. В некоторых случаях выявляется повреждение черепных нервов, чаще бульбарных (языкоглоточный, блуждающий, подъязычный) и лицевых. Распространение нейропатии на краниальную (черепную) область указывает на активное развитие патологического процесса.
Аксонально-демиелинизирующая полинейропатия нижних конечностей сопровождается расстройствами чувствительности, которые чаще выражаются в гиперестезии (повышение чувствительности) или анестезии (снижение чувствительности). Гиперпатии (резкое, усиленное восприятие внешних раздражений) и гипералгезия (повышенная чувствительность к боли) проявляются по принципу «перчаток» и «носков», никогда не доминируют в клинической картине.
Редко в клинической картине появляются признаки поражения структур ЦНС (оживление сухожильных рефлекторных реакций, патологический стопный рефлекс Бабинского – неконтролируемое разгибание 1-го пальца стопы при штриховом раздражении поверхности подошвы). Вегетативные нарушения включают:
- Гипергидроз (усиленное потоотделение).
- Сердечную аритмию (нарушение ритма сердцебиения) преходящего типа.
- Обморочные состояния, эпизоды помрачения сознания.
- Уменьшение показателей массы тела прогрессирующего типа (средние значения – минус 10-20 кг на протяжении года).
Аксонально-демиелинизирующее поражение по типу ХВДП редко сопровождается нарушением дыхательной деятельности. У детей ХВДП на начальных этапах часто протекает бессимптомно. Также описаны случаи быстрого нарастания симптоматики. Распространенные симптомы у пациентов детского возраста: нарушение походки, неустойчивость при ходьбе, падения. Иногда основные признаки дополняются тремором и атаксией (расстройством согласованности движений).
Диагностика
Диагноз ХВДП ставят на основании клинической картины, данных анамнеза, по результатам диагностического обследования. Основные методы диагностики: анализ цереброспинальной жидкости, нейрофизиологические исследования (электронейромиография). В ликворе обнаруживаются антитела к миелину периферических нервных волокон, повышенная концентрация белковых фракций в сочетании с нормальными показателями лейкоцитов.
В ходе нейрофизиологического исследования обнаруживается демиелинизирующее повреждение (разрушение миелиновой оболочки) нервных волокон. Диагноз ставят при наличии мышечной слабости прогрессирующего или рецидивирующего течения на протяжении дольше 6 месяцев. Основные критерии дифференциальной диагностики:
- Парезы конечностей с преимущественно дистальным или проксимально-дистальным охватом.
- Выраженное снижение мышечного тонуса в области рук и ног.
- Стойкие признаки вегетативной дисфункции, нарушения чувствительности, затрагивающие конечности.
- Снижение или отсутствие рефлексов в области конечностей.
Лечащий врач назначает анализ крови с целью исключения воспалительных процессов, сопровождающихся синдромом полиневропатии. К ним относят, например, системные заболевания, полиневропатию, возникающую на фоне дефицита витамина B12. Дифференциальная диагностика проводится в отношении полирадикулоневропатии, полинейропатий наследственной, токсической, метаболической, аксональной форм.
В ходе дифференциальной диагностики следует исключить полинейропатии инфекционного генеза. Рентгенография органов, расположенных в грудной клетке, проводится для исключения туберкулеза и опухолевых процессов, которые могут сопровождаться симптомами полинейропатии. МРТ мозга головы делают для исключения процесса демиелинизации в тканях ЦНС.
Лечение
Основные цели терапии – предотвращение дальнейшего разрушения периферических нервов, купирование аутоиммунного воспаления. Лечение направлено на восстановление нормальной проводимости нервных волокон и силы мышц, на устранение расстройств чувствительности. Методы лечения ХВДП:
- Применение иммуноглобулинов (внутривенное введение).
- Применение кортикостероидов.
- Процедура плазмафереза (забор крови с последующей очисткой и возвращением в кровоток).
Введение иммуноглобулинов относится к приоритетным методам из-за отсутствия выраженных побочных эффектов, как после длительного приема кортикостероидов. Прием гормональных средств показан в виде прерывающихся курсов, что приводит к длительным ремиссиям.
В некоторых случаях положительный терапевтический эффект наблюдается на фоне назначения комбинации препаратов иммуноглобулина и кортикостероидов. Плазмаферез обычно назначают для купирования тяжелого ухудшения состояния пациента. Процедура плазмафереза не является методом длительной поддерживающей терапии. Симптоматическое лечение направлено на устранение болезненных ощущений невропатического характера.
Немедикаментозная терапия предполагает соблюдение режима труда и отдыха, избегание инсоляций, инфекционных и токсических воздействий. Комплексная программа терапии включает иглорефлексотерапию, физиотерапевтические процедуры, лечебную гимнастику, ортопедическую реабилитацию при периферических парезах.
Демиелинизирующая полинейропатия хронического течения воспалительного генеза – заболевание, опосредованное нарушениями в работе иммунной системы. Характеризуется повреждением миелиновой оболочки периферических нервов. Проявляется мышечной слабостью в конечностях и разноплановыми расстройствами чувствительности.