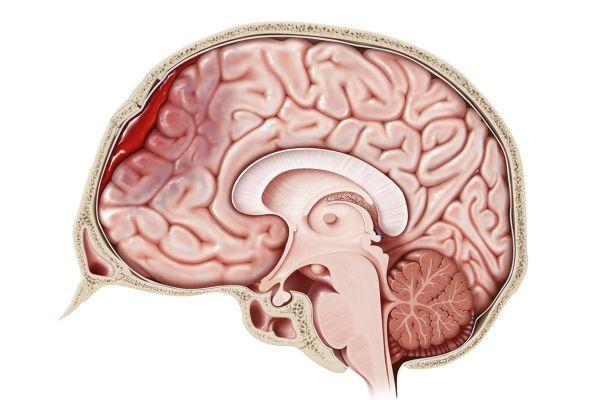
Гематома образуется в головном мозге из-за разрыва или механического повреждения сосудистой стенки. В результате происходит кровоизлияние в близлежащие мозговые структуры. Острое нарушение мозгового кровообращения занимает 2-е место среди причин смертности и 1-е место среди патологий, которые приводят к инвалидности. Инсульт (острое нарушение кровотока в мозге) встречается с частотой 3 случая на 1 тысячу населения ежегодно. Каждый третий случай заканчивается летальным исходом. Внутримозговые гематомы занимают 10% в общей массе всех форм инсульта, субарахноидальные кровоизлияния – 4%.
Причины возникновения гематом в головном мозге
Гематома в голове – это такая патология, которую провоцируют разные этиологические факторы, что предопределяет разнообразие симптоматики. Чаще всего гематома в голове появляется как результат черепно-мозговой травмы. Травматизм занимает 3-е место среди причин смертности, уступая сердечно-сосудистым болезням и онкологическим патологиям. На черепно-мозговые травмы приходится около 40% всех случаев травматизма.
Гематома может образоваться в результате удара головного мозга о стенки черепа без видимых повреждений костной ткани. Распространенность травматических поражений тканей мозга и черепа составляет 4 случая на 1 тысячу населения. Тяжелые травмы часто становятся причиной инвалидности. Статистика показывает, необратимые последствия для здоровья из-за гематомы после удара по голове у взрослых наблюдаются в 30% случаев, летальный исход диагностируется в 70% случаев.
Гематома в голове у новорожденного обычно появляется из-за родовой травмы или после сложных родов, когда врачи используют специальные инструменты, к примеру, акушерские щипцы. Геморрагия часто возникает у недоношенных младенцев или детей, страдающих от врожденного нарушения мозгового кровообращения.
Статистика показывает, в детском возрасте наблюдается преобладание геморрагического типа (1,89 случаев на 100 тысяч населения ежегодно) инсульта над ишемическим повреждением тканей (1,2 случая на 100 тысяч населения ежегодно). В большинстве случаев причиной инсульта являются цереброваскулярные заболевания (патологии элементов сосудистой системы). Другие причины возникновения гематомы мозга:
- Разрыв артериальной аневризмы или сосудистой мальформации.
- Артериальная гипертензия устойчивого характера длительного периода течения.
- Первичные и метастазирующие опухоли, локализующиеся в тканях мозгового вещества.
- Аутоиммунные заболевания.
- Болезни крови (лейкемия, дискразия, гемофилия, серповидноклеточная анемия).
- Патологии печени.
- Избыточная терапия антикоагулянтами и антитромбоцитарными препаратами.
- Геморрагический инфаркт мозга.
- Амилоидная ангиопатия (заболевание, поражающее мелкие сосуды, находящиеся в головном мозге, характеризуется отложением на стенках амилоида).
Тяжесть состояния пациента определяется исходя из выраженности окклюзионного (связанного с нарушением оттока цереброспинальной жидкости) и дислокационного синдрома. Гематома мозга может состоять из жидкой или свернувшейся крови, кашицеобразной, раздавленной мозговой ткани. Частые последствия гематомы: церебральная гипертензия, отек головного мозга, вторичная ишемия.
Симптоматика
Симптомы внутричерепной гематомы часто зависят от локализации очага и степени тяжести повреждений. На состояние пациента влияют размеры образовавшейся полости, заполненной кровью и другими физиологическими субстанциями, и характер течения патологии, к примеру, скорость увеличения. Симптомы гематомы, образовавшейся в головном мозге:
- Боль в области головы, головокружение.
- Приступы тошноты, часто сопровождающиеся рвотой.
- Синяки вокруг глаз.
- Помутнение сознания.
- Сонливость, вялость.
- Нарушение функции речи.
- Анизокория (разный диаметр зрачков).
- Атония (мышечная слабость).
Если область кровоизлияния отличается большими размерами, возможно появление таких признаков гематомы в голове, как судорожный синдром. В тяжелых случаях развивается летаргия (болезненное состояние с существенным замедлением дыхания и пульса) и кома.
Внутричерепная гематома размером более 100 см3 может развиваться по декомпенсированному или субкомпенсированному типу течения. В первом случае диагностируется крайне тяжелое, терминальное состояние. У больных угнетение сознания оценивается до 8 баллов по шкале Глазго, наблюдается выраженный дислокационный синдром с нивелированием полушарных симптомов. Летальность составляет около 73%.
Признаки большой внутричерепной гематомы при субкомпенсированном варианте течения включают оценку угнетения сознания 9-15 баллов по шкале Глазго, общемозговую и дислокационную симптоматику. Неврологические полушарные симптомы (гемипарез – частичный паралич мышц с одной стороны тела, гемиплегия – односторонняя полная потеря произвольных движений руки и ноги, гемианопсия – двухсторонняя слепота в половине зрительного обзора, афазия – утрата речи) выражены у 50% пациентов. Летальность составляет – около 33%.
Характерные признаки гематомы большого размера: значительное смещение (на 10-28 мм) срединных структур, грубая компрессия и деформация тканей головного мозга – желудочков, базальных цистерн, артерий, мозгового вещества. Тяжесть состояния пациента зависит от объема и толщины гематомы, образовавшейся в головном мозге. Размеры геморрагии влияют на выраженность дислокационного синдрома.
Виды гематом
Классификация внутримозговых гематом предполагает их разделение в зависимости от места локализации. Различают интрааксиальные (внутримозговые) и экстрааксиальные – образующиеся в полости черепа, но за пределами головного мозга. К интрааксиальным относят внутрипаренхиматозные и внутрижелудочковые, к экстрааксиальным – эпидуральные, субдуральные, субарахноидальные. В зависимости от размера гематомы, образовавшейся в головном мозге, выделяют виды:
- Малые – до 50 мл или 3 см3. Доля в общей массе 45-63%.
- Средние – до 100 мл или 11-30 см3. Доля в общей массе 20-35%.
- Большие – более 100 мл или больше 30 см3. Доля в общей массе 15-20%.
Хроническая гематома субдурального типа – полиэтиологическое (возникающее по разным причинам) образование под твердой оболочкой головного мозга. В отличие от острых и подострых геморрагий окружена отграничивающей капсулой, что определяет особенности клинического течения. В 73% случаев образуется из-за черепно-мозговой травмы, реже в результате сосудистых катастроф (разрыв аневризмы, кровоизлияния из опухоли, геморрагические инсульты). В 21% случаев развивается как осложнение после перенесенной операции по шунтированию сосудов.
Субдуральная
Геморрагия развивается в пространстве между паутинной (арахноидальной) и твердой оболочками. Чаще ассоциируется с травмами в области головы. Обычно возникает по причине разрыва мостиковых (переходных) вен в результате ушиба или перелома черепа. Сопровождается повышением показателей внутричерепного давления, вторичной ишемией, компрессией и дислокацией окружающих тканей мозга с соответствующей неврологической симптоматикой. Симптомы могут появиться спустя 1-2 месяца после получения травмы.
Субарахноидальная
Образуется в пространстве между паутинной (арахноидальной) и мягкой оболочками мозга. Чаще по причине разрыва аневризмы сосудов, сосудистой мальформации или вследствие травмы в зоне головы. Типичные проявления: острая, внезапно возникающая боль в голове, тошнота, приступы рвоты, помутнение или потеря сознания.
Внутрижелудочковая
Развивается на фоне геморрагического инсульта с локализацией в паравентрикулярной, внутрижелудочковой области или вследствие травмы в области головы. В 69% случаев возникает после повторной геморрагии, появившейся вследствие разрыва артериальной аневризмы.
Проявляется выраженными общемозговыми симптомами: сопор (глубокое угнетение сознания с сохранением рефлексов), кома, нарушение деятельности дыхательной и сердечно-сосудистой систем, децеребрационная ригидность (повышение тонуса мышц-разгибателей), горметонические судороги. Протекает тяжело в случае блокады путей движения спинномозговой жидкости. Возможно развитие гидроцефалии окклюзионного типа. Основные пути проникновения крови в желудочки:
- Сквозь медиобазальные и латеробазальные отделы, расположенные в лобной доле.
- Через мозолистое тело в область боковых желудочков.
- Сквозь терминальную пластинку или дно в III желудочке.
- Через передние отделы, находящиеся в височной доле.
- Из сильвиевой щели в область бокового желудочка.
Показано оперативное вмешательство, в ходе которого выполняется дренирование желудочков и вымывание из них крови (используется изотонический раствор натрия хлорида), если отсутствуют внутричерепные гематомы. Дренирование проводится с целью снижения показателей внутричерепного давления и санации цереброспинальной жидкости.
В результате у большинства больных восстанавливается сознание, происходит регресс общемозговой симптоматики. Наружное дренирование в остром периоде течения внутрижелудочковой гематомы в голове сопряжено с повышенным риском тромбирования дренажной трубки сгустком крови с последующим развитием вентрикулита – воспаления желудочка мозга.
Эпидуральная
Образуется между костными структурами черепа и твердой оболочкой мозга. Чаще по причине травмы в зоне головы, повреждения костей черепа и разрыва оболочечной артерии. Опасность связана с быстрым повышением значений внутричерепного давления. Занимает 1-3% случаев в общей массе геморрагий, связанных с травмами головы. Проявляется помрачнением сознания, рвотой, беспокойством.
Внутримозговая
Внутримозговая гематома – очаг кровоизлияния с проникновением крови в паренхиму мозга. Основная причина возникновения – артериальная гипертензия. Стойкое повышение значений артериального давления провоцирует разрыв стенки артерии, которая подверглась атеросклеротическим изменениям и утратила эластичность.
Реже геморрагия возникает из-за травмы в зоне головы или разрыва аневризмы, врожденной сосудистой мальформации. Проявляется внезапной головной болью, тошнотой, помрачнением сознания, неврологическими синдромами в зависимости от локализации очага. В большинстве случаев кровоизлияние происходит в области базальных ганглиев, мозжечка, ствола, Варолиева моста, долей большого мозга.
Диагностика
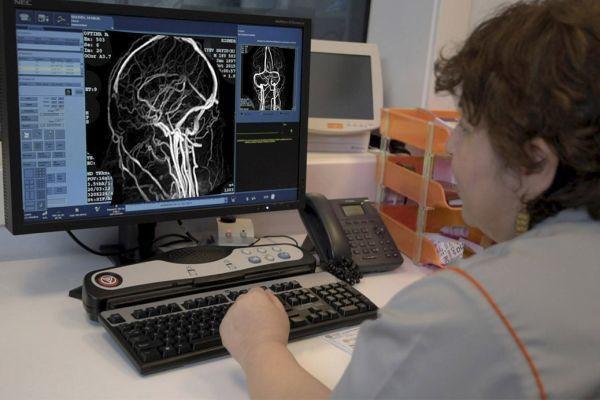
При наличии выраженных симптомов внутричерепной гематомы назначают диагностическое обследование, которое включает визуальный осмотр невролога и нейрохирурга с целью определения неврологического статуса пациента и выявления показаний к операции. Основные методы инструментальной диагностики:
- МР-ангиография. Выявляются параметры (размеры, объем), сроки возникновения очага кровоизлияния, особенности аксиальной и поперечной дислокации мозговых структур, состояние желудочков.
- КТ-ангиография. Определяется пространственная конфигурация очага кровоизлияния в трехмерном изображении и взаимное расположение с костными структурами.
- Цифровая субтракционная ангиография (рентгеноскопический метод с использованием контрастного вещества).
Вспомогательные методы диагностики: анализ крови, коагулография, исследование пробы цереброспинальной жидкости, электрокардиография. Тщательное обследование системы кровотока головного мозга проводится при планировании операции по удалению гематомы.
Методы лечения
Оперативное вмешательство – один из самых эффективных методов лечения внутричерепных гематом. Хирургическое вмешательство позволяет устранять компрессию и дислокацию структур мозга. Лечение внутримозговой гематомы преимущественно сводится к ее удалению. Если размеры гематомы превышают 60 мл, требуется экстренная операция.
Хирургическое удаление гематомы, появившейся в головном мозге, чаще выполняется эндоваскулярным или микрохирургическим методом. Альтернативные методы включают нейроэндоскопию (введение электродов для электрической коагуляции), лазерную хирургию, аспирацию, орошение жидкостями. Если в ходе диагностического обследования обнаружена аневризма, цель операции – исключение паталогически измененной артерии из системы кровотока.
Вероятность послеоперационных осложнений повышается у пациентов группы риска – старше 50 лет (при открытом хирургическом доступе), при локализации аневризмы в зоне вертебрально-базилярного бассейна, если размеры патологически расширенной артерии больше 12 мм. Повторные кровотечения возникают редко, если операция проводится в течение 3 дней после разрыва аневризмы.
Прогноз менее благоприятный, если хирургическое вмешательство выполняется на 4-10 день после появления очага кровоизлияния. Неврологические синдромы остаются у 25-30% выживших пациентов. После оперативного вмешательства проводится профилактическая противосудорожная терапия, профилактика внутричерепных осложнений, связанных с возможными гнойно-воспалительными процессами, мониторинг показателей артериального и внутричерепного давления.
Консервативное лечение показано в случаях, когда размеры гематомы, появившейся в головном мозге, не превышают 3 см3, при отсутствии неврологической симптоматики и сохранении сознания. Больному вводятся препараты, уменьшающие проницаемость сосудистой стенки и стимулирующие тромбообразование. Одновременно показаны фармацевтические средства, препятствующие закупорке сосудистого просвета сгустками, и лекарства, корректирующие показатели артериального давления.
Реабилитационный период
С целью предотвращения судорог и других последствий после операции по удалению гематомы головного мозга проводится медикаментозная терапия. Реабилитация направлена на восстановление мозговых функций и нормальной жизнедеятельности организма. Включает физиотерапию, психотерапию, лечебную гимнастику (использование роботизированных тренажеров для восстановления двигательной активности, тренировки мелкой моторики и движений конечностей), массаж и другие мероприятия.
Появление очагов кровоизлияния в тканях головного мозга связано с повреждением целостности элементов сосудистой системы, чаще в результате травмы в области головы или вследствие цереброваскулярных заболеваний. Степень угрозы для жизни и здоровья пациента зависит от объема и размеров гематомы, от скорости оказания медицинской помощи и проведения оперативного лечения.