Инфаркт мозговой ткани и инсульт относятся к формам остро протекающего нарушения кровотока, чтобы выяснить, в чем разница, позволяющая дифференцировать состояния, нужно разобраться в определениях и механизмах развития. Инсульт и инфаркт мозгового вещества – болезни, которые опасны последствиями и осложнениями. Они занимают лидирующие позиции в списке заболеваний, влекущих летальный исход, уступая первенство только сердечно-сосудистым и онкологическим патологиям. Статистика показывает, около 12% случаев общей летальности связаны с острой недостаточностью мозгового кровоснабжения.
Определение инсульта
Инсульт бывает двух видов – ишемический (около 85% случаев), геморрагический. Инсульт ишемического типа – такое заболевание, которое сопровождается образованием участков инфаркта мозговой ткани, что указывает на тесную взаимосвязь патологических процессов. По этой причине инфаркт мозга называют ишемическим инсультом, что обуславливает отсутствие разницы и ответа на вопрос, какое заболевание хуже – первое или второе.
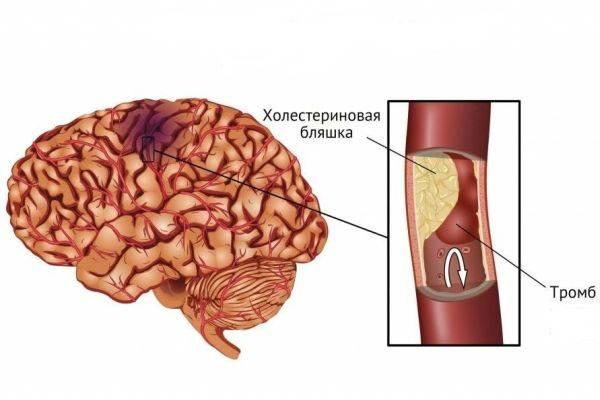
Геморрагический инсульт развивается вследствие нарушения целостности элементов системы кровотока, что приводит к появлению очага кровоизлияния и ухудшению кровоснабжения мозгового вещества. В этом случае отличие инсульта и инфаркта заключается в этиологии – чем обусловлено возникновение патологии. Причины геморрагического инсульта – разрыв стенки сосуда или аневризмы. Причина инфаркта – обтурация (закупорка) сосуда с нарушением его проходимости.
ТИА (ишемическая атака транзисторного типа) – микро-инсульт, который характеризуется обратимостью нарушений. В 90% случаев длительность состояния острой недостаточности кровотока составляет 4 часа. ТИА – ведущий предиктор (прогностический параметр) при оценке риска возникновения полноценного инсульта.
Характеристика инфаркта
Инфаркт – повреждение ткани, связанное с нарушением кровоснабжения. Процесс сопровождается кислородным голоданием. Вследствие замедления или прекращения притока крови, в пораженном органе происходят необратимые некротические изменения. Не получая питания, ткань отмирает. Скорость отмирания ткани зависит от ее вида.
Мозговое вещество чувствительно к дефициту кислорода. Если состояние аноксии (отсутствие кислорода) длится 5-10 минут, происходит необратимое повреждение мозга. Усилия врачей-реабилитологов в этом случае бессмысленны. Даже запустив сердце и дыхательную систему организма, они не смогут вернуть человеку управляющие, интеллектуальные функции мозга. Практически также быстро страдает от нехватки кислорода ткань сердечной мышцы.
Для сравнения при инфаркте в области мышц конечностей необратимые изменения на клеточном уровне происходят спустя 4-6 часов после прекращения кровоснабжения участка тела. Устойчивость скелетной мышечной ткани к кислородному голоданию выше, что связано с наличием в ней запаса гликогена. Пока гликоген не израсходован, поддерживается жизнедеятельность клеток.
Гликоген не накапливается в мозговой ткани, что делает ее уязвимой перед гипоксией. Инфаркт – омертвение клеток отдела или всего органа, чем он отличается от инсульта, который представляет собой нарушение деятельности мозга из-за острого нарушения кровотока. В обоих случаях главный этиологический фактор – ишемия. Патогенез (механизм зарождения) ишемических процессов складывается из компонентов:
- Биоэнергетическая недостаточность.
- Окислительный стресс.
- Активация гемостаза, связанная с постишемическим воспалением.
- Повреждение мелких сосудов.
- Ослабление функций гематоэнцефалического барьера.
Ишемические приступы ассоциируются с церебральной гипоперфузией (ослабление кровоснабжения), которая развивается постепенно или внезапно. В результате происходит повреждение клеток ЦНС – нейронов, глиальных и эндотелиальных.
Различия между заболеваниями
Основное отличие, которое позволяет дифференцировать инфаркт от инсульта – область поражения. Инфаркт поражает разные части тела человека, чаще сердечную мышцу (миокард – средний мышечный слой сердца), мозговое вещество, мышцы конечностей, почки, селезенку.
В зависимости от локализации патологического процесса различаются методы диагностики и терапии. Лечением инфаркта с учетом локализации патологического процесса занимаются врачи разных специальностей – кардиологи, терапевты, урологи, ангиологи.
Инсульт – повреждение тканей ЦНС. Эта патология относится к неврологическим заболеваниям. Обследование и лечение пациента проводится врачом-неврологом. Инсульт развивается в течение нескольких минут или часов, для формирования очага инфаркта экстракраниальной локализации обычно требуется больше времени – около 12 часов.
Причины возникновения
В патогенезе обоих заболеваний лежат ишемические процессы (местное снижение кровоснабжения). В числе влияющих патогенетических механизмов: гипертоническая ангиопатия, сосудистая недостаточность мозга, тромбофилические (нарушение в работе системы свертывания крови) состояния. Независимо от разницы между инсультом и инфарктом оба эти заболевания развиваются вследствие одинаковых причин:
- Тромбоз (образование кровяных сгустков, закупоривающих сосудистый просвет и препятствующих току крови).
- Эмболия (циркуляция в крови нетипичных частиц – эмбол, вызывающих окклюзию, закупорку сосудистого просвета, что приводит к нарушению кровотока).
- Спазм артерий (длительно текущий). Чаще происходит из-за расстройства нейрогуморальной регуляции тонуса сосудистой стенки.
- Атеросклероз (длительно текущий, сопровождающийся болью в зоне поражения артерий). Болезнь характеризуется формированием липидных фракций на стенках сосудов, что ассоциируется с уменьшением диаметра просвета.
Провоцирующие факторы применительно к обеим патологиям: артериальная гипертензия, избыточный вес, вредные привычки, гиподинамия, режим питания (употребление продуктов с высоким содержанием животных жиров). В числе факторов, провоцирующих развитие инфаркта и инсульта – сахарный диабет и гиперлипидемия, возраст после 45 лет.
Симптомы
Необходимость быстрой диагностики ОНМК связана с небольшим периодом времени («окно возможностей»), когда медицинская помощь эффективна. При инфаркте миокарда этот период существенно увеличивается, что предполагает больше возможностей для тщательной диагностики и подбора адекватных методов терапии. Первичные симптомы, характерные для инсульта ишемического типа и инфаркта мозга, включают:
- Речевую дисфункцию.
- Слабую способность фокусировать внимание.
- Боль в области головы.
- Тошноту, часто сопровождающуюся приступами рвоты.
- Расстройство чувствительности.
- Зрительную дисфункцию (сужение полей обзора, двоение в глазах).
- Нарушение двигательной координации.
- Помрачение сознания (сопор, оглушение).
Единичные признаки не свидетельствуют о наличии заболевания. На развитие инфаркта мозга или ишемического инсульта явно указывает совокупность характерных признаков. Симптомы проявляются в разных сочетаниях и держатся дольше 24 часов (в отличие от признаков, возникающих при ишемических атаках транзисторного типа).
Врач обращает внимание на очаговые и общемозговые симптомы, которые появились на фоне сосудистого заболевания (атеросклероз, стеноз, тромбоз) или эндокринного нарушения (сахарный диабет, гиперлипидемия). Клиническая картина инфаркта, протекающего в головном мозге:
- Ишемические атаки транзисторного типа в анамнезе.
- Монокулярная (преходящая) слепота в анамнезе.
- Атеросклероз независимо от локализации (коронарные, церебральные, периферические артерии, аорта) в анамнезе.
- Неврологическая симптоматика в анамнезе. Проявляется во время принятия горячей ванны, после психических и физических перенапряжений.
- Преобладание очаговой симптоматики над общемозговыми признаками.
В ходе инструментального диагностического обследования (преимущественно нейровизуализация методами КТ, МРТ) инсульт и инфаркт, протекающий в головном мозге, дифференцируют от других патологий, которые отличаются схожей симптоматикой, чем нередко вводят в заблуждение врачей.
В их числе припадки разной этиологии, передозировка фармацевтических препаратов, гипогликемия, гематома субдуральной (под твердой мозговой оболочкой) локализации, интракраниальная опухоль, гипонатриемия (понижение уровня ионов натрия в сыворотке крови). Признаки инсульта или инфаркта, выявленные в ходе диагностики, помогают предсказать повторные остро протекающие нарушения кровообращения.
В течение 24 часов с момента развития ишемических процессов наблюдается повышение проницаемости гематоэнцефалического барьера и изменение уровня некоторых веществ в сыворотке крови, в первую очередь протеинов – производных глиальных клеток и нейронов. Среди часто использующихся в диагностической практике биомаркеров: С-реактивный белок, фибриноген, цитокины.
Методы лечения
Лечение зависит от вида и локализации патологического процесса. Независимо от диагноза инфаркт или инсульт главная задача терапии – восстановление нормального кровообращение в поврежденном органе, одновременно проводятся мероприятия по устранению причин, которые спровоцировали состояние.
Общие принципы лечения – оценка общего и неврологического состояния пациента, наблюдение и уход за ним. Проводится тромболитическая и нейропротекторная терапия. Параллельно назначают препараты – антиагреганты, антикоагулянты, ангиопротекторы, вазоактивные средства, действие которых направлено на восстановление гемодинамики.
Возможные последствия
Сложно однозначно сказать, что страшнее – инфаркт или инсульт. Обе патологии при отсутствии корректного лечения становятся причиной инвалидности или летального исхода. Пациенты, перенесшие инсульт или инфаркт мозга, чаще сталкиваются с такими последствиями, как параличи и парезы, что опасно для моторно-двигательной активности.
Часто встречающиеся осложнения: отек мозговой ткани, остро протекающая обструктивная гидроцефалия, внутричерепное кровоизлияние, эпилептические приступы. Многим людям, перенесшим приступ ОНМК, приходится заново учиться разговаривать, писать, считать, осваивать элементарные бытовые навыки самообслуживания.
Около 20% пострадавших нуждаются в медицинской помощи и постоянном уходе в течение 3 месяцев после перенесенного эпизода ОНМК. Паралич тела и другие осложнения, возникшие на фоне инфаркта мозга или инсульта, плохо поддаются лечению при наличии отягчающих факторов – пожилой возраст больного, соматические заболевания хронического типа в анамнезе.
Прогноз относительно неблагоприятный. При повторном ишемическом инсульте вероятность летального исхода увеличивается в 2-3 раза. Статистика показывает, из 5 пациентов, выживших после инсульта, 2 больных переносят повторный приступ острого нарушения мозгового кровотока в течение 5 лет после дебютного случая.
Профилактика патологий
Профилактика инфаркта головного мозга и инсульта предполагает отказ от вредных привычек и поддержание принципов здорового образа жизни. Чтобы предотвратить развитие патологий, придерживаются рекомендаций:
- Организация здорового питания.
- Дозированные физические нагрузки. Физическая активность способствует ускорению кровообращения, что ассоциируется с улучшением кровоснабжения всех отделов мозга и тела.
- Поддержание нормального веса тела.
- Контроль показателей артериального давления и уровня глюкозы в сыворотке крови.
Пациентам рекомендуется избегать стрессовых ситуаций, чрезмерных физических и психических нагрузок. В рамках последних исследований инсульт рассматривается как клинический синдром, отражающий сосудистое поражение мозга, протекающее в острой форме. Профилактика предполагает своевременное лечение соматических патологий, в том числе болезней сердца и сосудов, эндокринных нарушений.
Разница между инсультом ишемического типа и инфарктом, протекающим в головном мозге, отсутствует, в чем можно убедиться, разобравшись в механизмах развития заболеваний. Существуют различия между инфарктом мозгового вещества и геморрагическим инсультом (разный патогенез), а также между инсультом любого типа и инфарктом, протекающим за пределами ЦНС – в других частях тела и органах.