Стволовой инсульт – патология, отражающая повреждение нервной ткани в зоне ствола. Это неотложное состояние, требующее незамедлительной госпитализации. Инсульт часто называют ударом, потому что он развивается внезапно на фоне видимого относительного благополучия, приводит к появлению прогрессирующего неврологического дефицита вплоть до коматозного состояния и летального исхода.
Характеристика
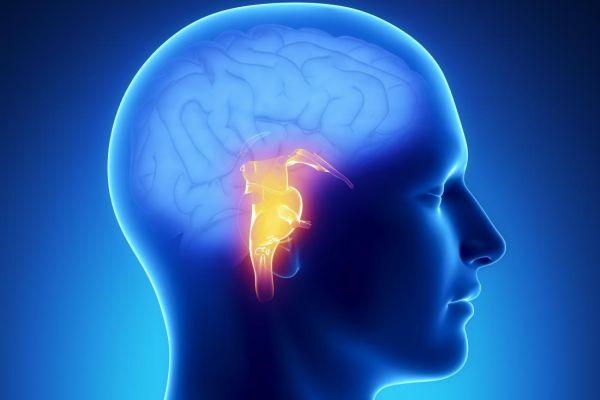
Стволовой инсульт (ОНМК) – это такое угрожающее жизни состояние, которое характеризуется нарушением кровотока в области мозгового ствола, что ассоциируется с нарушением витальных функций (дыхательная, сердечная деятельность). Различают виды – ишемический, геморрагический, венозный. Ишемический инсульт – остро протекающее нарушение кровоснабжения участка мозгового вещества с последующим развитием гипоксических и некротических процессов.
Геморрагический инсульт – образование очага кровоизлияния в пределах мозгового вещества с последующим отеком и компрессией нервной ткани. Венозный инсульт развивается как следствие закупорки просвета церебральных вен и венозных синусов. Доля инсультов ишемического типа составляет 79%, кровоизлияний в мозговое вещество – 16%, кровоизлияний в субарахноидальное пространство – 3%.
Повреждение стволового отдела мозга выявляется в около 20% случаев в общей массе эпизодов нарушения мозгового кровотока разной локализации. Процентное соотношение инсультов ишемического и геморрагического типа в зоне ствола в пределах головного мозга – 75% и 25%. Очаги кровоизлияния стволовой локализации выявляются в 3% случаев в общей массе геморрагических инсультов, очаги ишемии в зоне ствола – в 20% случаев всех мозговых инфарктов.
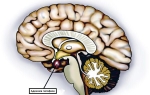
Стволовая локализация патологического очага ассоциируется с повышенным риском летального исхода по сравнению с полушарными инсультами. Тенденция объясняется скоплением в стволовом отделе жизненно-важных центров (дыхания, глотания, регулирующего работу сердца и состояние сосудов). Мозговой ствол включает участки – продолговатый и средний отделы, варолиев мост. Мозжечок и область, именуемая четверохолмием, образуют крышу ствола.
Механические травмы, ишемическое поражение или внутримозговое кровоизлияние в зону ствола в пределах головного мозга часто сопровождаются вовлечением окружающих структур и приводят к развитию стволовых симптомокомплексов, которые получили название альтернирующие синдромы (с проявлениями в разных сторонах относительно нахождения очага). Альтернирующие (перекрестные) синдромы наблюдаются при повреждении одной половины стволового отдела.
Причины возникновения
Стволовой инсульт – это такая патология, которая проявляется внезапно возникающим острым дефицитом мозговых функций, что обусловлено повреждением вещества головного мозга нетравматического генеза. Повреждение нервной ткани связано с патологическими процессами:
- Гипоперфузия (понижение скорости и объема прохождения крови сквозь мозговое вещество).
- Окклюзия (нарушение проходимости) сосудов, питающих мозг.
- Разрыв сосудистой стенки церебральных артерий.
Среди причин, вызывающих развитие ОНМК, особое место занимают патологии – атеросклеротическое поражение магистральных церебральных артерий и артериальная гипертензия. Патогенетический значимый фактор – сердечная недостаточность. Реже причиной развития ОНМК становятся васкулиты (воспаление стенок кровеносных сосудов) аллергического и инфекционного генеза, патологии крови, ведущие к изменению ее физико-химических характеристик. Провоцирующие факторы:
- Пожилой возраст.
- Нарушение липидного обмена.
- Генетическая предрасположенность.
- Гиперкоагулянтность (повышенная склонность к свертыванию) крови.
- Особенности питания (преобладание в рационе продуктов, богатых животными жирами).
- Малоподвижный образ жизни.
- Курение, злоупотребление алкогольными напитками.
- Психотравмирующие ситуации.
- Физическое перенапряжение.
В числе факторов, повышающих вероятность развития ОНМК в стволовом отделе мозга, заболевания в анамнезе, такие как сахарный диабет, ТИА (ишемические атаки преходящего типа), аномалии формирования элементов церебральной кровеносной системы, патологии сердца, в том числе инфаркт миокарда. Сочетание ряда факторов риска считается наиболее неблагоприятным.
Клинические проявления
Клиническая картина индивидуальна в каждом случае. Проявления зависят от расположения очага в стволе. Выраженность и характер симптомов варьируются в зависимости от местонахождения и размеров очага. Стволовые симптомы включают изменение уровня сознания, ухудшение когнитивных функций, двигательные и речевые расстройства, нарушение восприятия. Основные симптомы, сопровождающие стволовой инсульт ишемического или геморрагического типа:
- Дизартрия (расстройство сформировавшейся речи вследствие нарушения иннервации элементов речевого аппарата). Речь пациента становится непонятной, «смазанной».
- Расстройство двигательной координации, шаткая, неустойчивая походка.
- Головокружение, сложности при удержании равновесия.
- Побледнение или покраснение кожных покровов лица.
- Повышение значений артериального давления.
- Усиленное потоотделение.
- Тахикардия (ускоренное сердцебиение).
Стволовой синдром включает нарушение дыхания и деятельности сердца. Дыхание становится прерывистым, поверхностным, учащенным с невозможностью совершить полный вдох и выдох. Пациенты жалуются на ощущение нехватки воздуха. В некоторых случаях больные теряют сознание. Мозговой ствол – соединяющее, связующее звено между головным и спинным отделами мозга.
Масштабное поражение ствола в пределах головного мозга ассоциируется с нарушением взаимосвязей между спинным и головными отделами, что проявляется таким симптомом, как паралич конечностей и тела. Стволовая симптоматика включает нарушение сознания, чаще в форме оглушения, психомоторного возбуждения, сопора (оцепенение, вялость) или комы. Другие распространенные признаки: нистагм, паралич лицевого нерва, что отражается в отсутствии мимики в одной половине лица. Другие проявления:
- Парезы (ослабление мышц вследствие снижения мышечного тонуса), гемипарезы (ослабление мышц в одной половине туловища).
- Гемиплегия (паралич в одной половине тела).
- Оживление сухожильных рефлекторных реакций.
- Атаксия (нарушение согласованности движений).
- Бульбарный синдром (дизартрия, дисфагия – расстройство глотания, дисфония – снижение силы голоса).
- Диплопия (двоение в глазах).
Очаг повреждения мозгового вещества в стволе чаще локализуется в одной половине отдела. В большинстве случаев в патологический процесс вовлекаются ядра черепных нервных окончаний. При повреждении вещества двигательного ядра и волокон, отходящих от него, происходит паралич нервного окончания по периферическому типу. Обычно в патологический процесс вовлекаются находящиеся рядом чувствительные волокна.
В результате развивается альтернирующий симптомокомплекс, который включает признаки повреждения черепного нерва, проявляющиеся на стороне очага, параличи или парезы центрального типа и нарушение чувствительности на контралатеральной (противоположной патологическому очагу) стороне. Односторонний очаг геморрагии или односторонняя ишемия ствола головного мозга сопровождаются альтернирующими синдромами. Некоторые из них:
- Джексона. Гемипарез (парез в одной половине туловища) конечностей на контралатеральной стороне, паралич подъязычного нерва.
- Авеллиса. Паралич подъязычного нерва, голосовых связок, мускулатуры мягкого неба на стороне нахождения очага. Также наблюдается гемипарез конечностей на контралатеральной стороне.
- Шмидта. Признаки повреждения подъязычного, языкоглоточного, блуждающего, добавочного нервов на стороне нахождения очага. Также наблюдается гемипарез конечностей на контралатеральной стороне.
- Валленберга-Захарченко. Паралич в зоне мягкого неба, обездвиженность голосовых связок на стороне нахождения очага. Также наблюдаются симптомы: нистагм, атаксия, невозможность удерживать равновесие. На контралатеральной стороне происходит расстройство чувствительности (снижение болевого и температурного восприятия).
При повреждении вещества мозжечка возникают атактические симптомы (тошнота, зрительная дисфункция, нарушение равновесия, шаткая, неустойчивая походка, головокружение) на стороне поражения.
Двухсторонние очаги с локализацией в продолговатом отделе ствола часто становятся причиной летального исхода, вызывают симптомы – бульбарные и псевдобульбарные параличи. Бульбарный синдром проявляется дисфонией, дисфагией, дизартрией. Пациент не может двигать языком, наблюдаются фибриллярные подергивания (быстрое сокращение отдельных мышечных волокон), ослабление мышечного тонуса глоточной мускулатуры. Псевдобульбарный паралич относится к центральным формам, проявляется дисфонией, дизартрией, дисфагией.
Для псевдобульбарного паралича типичны рефлекторные реакции орального автоматизма (сосательный, хоботковый – вытягивание губ трубочкой в направлении вперед). Локализация очага в зоне моста и четверохолмия сопровождается параличом взора (в направлении в сторону очага или вверх и вниз), нистагмом.
Диагностика
Основные методы инструментальной диагностики – КТ, МРТ. При инсультах стволовой локализации каротидная ангиография дает представление о состоянии артерий, снабжающих кровью мозг, наличии мальформаций и других аномалий формирования сосудистого русла, стенотических процессах, окклюзии сосудистого просвета, что часто выявляется при атеросклерозе сосудов.
Компьютерная томография позволяет на ранних стадиях дифференцировать повреждение ствола от поражения вещества полушарий в пределах головного мозга, что ассоциируется с лучшим прогнозом на выздоровление и уменьшением вероятности нежелательных последствий. При диагностике инсульта венозного, геморрагического или ишемического типа в зоне ствола в пределах головного мозга применяют ультразвуковые методы – дуплексное сканирование, эхоэнцефалоскопию, ультрасонографию транскраниального типа.
К примеру, в ходе эхоэнцефалоскопии выявляется характер и направление дислокации (смещения) срединных отделов мозга, что часто происходит на фоне гидроцефалии или отека мозговой ткани. Ультрасонография транскраниального типа также применяется при дислокационных синдромах и признаках компрессии вещества мозга. Расшифровка результатов дуплексного сканирования показывает наличие стеноза артерий или нарушение проходимости церебральных сосудов.
Лечение
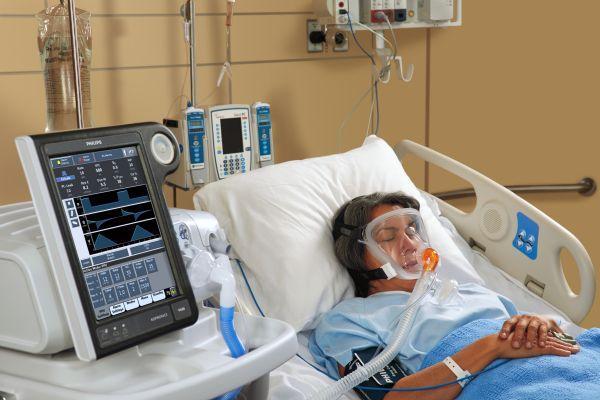
Прогноз выздоровления при диагностированном стволовом инсульте коррелирует со скоростью оказания и адекватности медицинской помощи. Лечение нужно начинать незамедлительно, чтобы предотвратить массовую гибель нервных клеток. Терапия направлена на обеспечение оксигенации нервной ткани и поддержание функции дыхания. При необходимости проводится интубация трахеи (установка эндотрахеальной трубки), подключение пациента к аппарату вентиляции легких.
Показатели артериального давления корректируют с учетом целевых значений – на 10% выше показателей, к которым адаптирован больной. В рамках антигипертензивной терапии применяют бета-адреноблокаторы, препараты, блокирующие кальциевые каналы. При геморрагической форме в первые часы развития заболевания нередко проводится хирургическое вмешательство с целью удаления очага кровоизлияния.
Период реабилитации длится 1-6 месяцев. Программа реабилитационных мероприятий зависит от вида и объема нарушенных или утраченных функций (дыхание, глотание, речь, двигательная активность). При двигательных нарушениях рекомендованы занятия на специальных тренажерах – больной обучается ходьбе. Параллельно проводятся мероприятия:
- Электрическая стимуляция элементов нервно-мышечного аппарата.
- Тепловые аппликации с использованием парафина или озокерита.
- Массаж – классический и точечный.
- Лечебная гимнастика – пассивная и активная.
Для устранения эффекта спастичности назначают миорелаксанты. При речевой дисфункции рекомендованы занятия с логопедом. Параллельно проводятся групповые и индивидуальные занятия с психотерапевтом, где формируются навыки социальной адаптации. Для профилактики контрактур (ограничение подвижности суставов) назначают электрофорез и фонофорез.
Коррекция болевого синдрома осуществляется при помощи антидепрессантов и противосудорожных, противоэпилептических средств. Для восстановления функций ствола применяют препараты, улучшающие трофику, стимулирующие метаболические процессы в нервных клетках.
Прогноз
Прогноз жизни при инсульте в зоне ствола в пределах головного мозга составляется индивидуально. Летальность в острый период течения составляет 35% случаев. По истечении 1 года после перенесенного эпизода нарушения мозгового кровотока доля случаев со смертельным исходом увеличивается на 12-15%. Статистика показывает, показатели летальности и инвалидизации с учетом промежутка времени после перенесенного эпизода ОНМК:
- По истечении 1 месяца. Летальность – около 30% пациентов.
- По истечении 1 года. Летальность – около 48% пациентов.
- Доля пациентов, которые стали инвалидами – около 30%.
- Доля пациентов, вернувшихся к трудовой деятельности – около 12%.
Количество летальных исходов при инсульте геморрагического типа больше, чем при ОНМК ишемического типа. Возможно ли выздоровление после перенесенного инсульта в зоне ствола, расскажет лечащий врач. Прогноз индивидуален в каждом случае, зависит от размеров патологического очага, степени повреждения нервной ткани, возраста больного и других влияющих факторов.
Инсульт с локализацией в зоне ствола – остро протекающее, угрожающее жизни состояние, которое требует незамедлительной медицинской помощи.