Алкогольная полинейропатия характеризуется множественным поражением корешков и сплетений периферических нервов. Клинические проявления зависят от локализации и вида поврежденных нервных окончаний, включают расстройство чувствительности, двигательные нарушения, признаки сбоев в работе вегетативной системы. Около 76 млн. человек в мире больны алкоголизмом. Ежегодно около 3,3 млн. человек умирают от патологий, спровоцированных злоупотреблением спиртными напитками.
Характеристика
Полинейропатия – множественное повреждение периферических нервов различной этиологии, выделяют витаминодефицитную (недостаток витаминов группы B), воспалительную демиелинизирующую, диабетическую, алкогольную токсическую формы. Патология проявляется расстройством чувствительности, вялыми параличами, нарушением трофики (питания) тканей, вегетососудистыми нарушениями, затрагивающими преимущественно дистальные (удаленные от центра тела) сегменты конечностей.
Алкогольная полинейропатия – это такое заболевание, которое развивается на фоне злоупотребления спиртосодержащими напитками, что обуславливает ведущую роль в патогенезе токсического воздействия этанола на ткани ЦНС. Клинические исследования показывают, полиневропатия вследствие злоупотребления алкоголем возникает при суточной дозе этанола от 100 мл (с перерывами). Патология выявляется у большинства пациентов, страдающих алкоголизмом. В МКБ-10 алкогольная полинейропатия значится под кодом «G62.1».
Причины возникновения
Алкогольный генез означает, что заболевание или нарушения спровоцированы воздействием этанола. Алкогольная полинейропатия – это такое заболевание, которое развивается на фоне злоупотребления спиртными напитками, что приводит к характерным структурно-морфологическим изменениям в тканях и органах. В общей структуре патологий, спровоцированных интоксикацией этанолом, алкогольная нейропатия – это самое распространенное нарушение, что подтверждают данные клинических исследований.
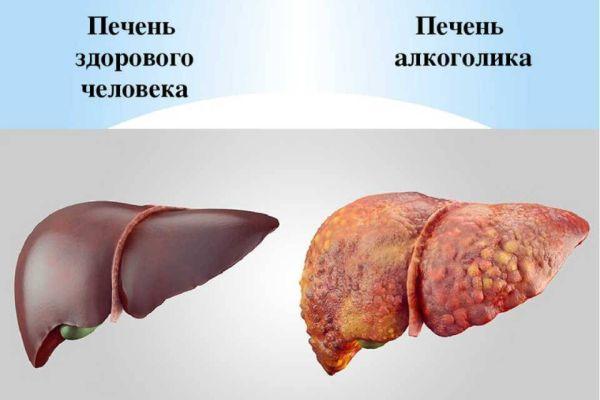
Согласно статистике, клиническая форма АП выявляется с частотой до 30% случаев, субклиническая (не проявляющаяся выраженными признаками) форма АП диагностируется в 60-70% случаев. Для сравнения миопатия (нервно-мышечное заболевание, сопровождающееся атрофическими изменениями в мышечной ткани с последующей дегенерацией мышц) алкогольного генеза встречается с частотой 30-60% случаев, кардиомиопатия обнаруживается у 35% пациентов, цирроз печени выявляется у 20% больных, энцефалопатия – у 1% больных.
Заболевания органов желудочно-кишечного тракта алкогольного генеза наблюдаются в 30-50% случаев, это такой показатель, который отражает зависимость состояния органов пищеварения от объема и длительности воздействия этанола, что обуславливает высокий процент инвалидизации пациентов молодого возраста. При алкоголизме болезни органов пищеварения протекают в тяжелой форме, часто резистентны к методам традиционной терапии, сопровождаются осложнениями, к примеру, желудочно-кишечными кровотечениями, которые нередко становятся причиной летального исхода.
Клинические проявления
Клиническая картина при алкогольной полинейропатии, затрагивающей нижние конечности, в зависимости от вида пораженных нервных волокон складывается из разных симптомов, что определяет тактику лечения. Расстройство чувствительности при поражении чувствительных волокон проявляется чувством онемения, жжения, покалывания в зоне стоп ног и кистей рук.
Повреждение моторных нервных волокон сопровождается двигательными нарушениями:
- Постуральная неустойчивость (невозможность удерживать позу).
- Неуверенность, нетвердость движений при ходьбе, усиливающаяся в темноте, с закрытыми глазами.
- Неловкость движений, выполняемых кистями, стопами.
- Атрофия (истощение, уменьшение объема) мышц в области рук и ног.
- Расстройство мелкой моторики (трудности при завязывании шнурков, застегивании одежды на пуговицы, молнию).
- Шаткость, изменение походки (шаркающие движения стопами, сложности при подъеме на лестницу и спуске по ступеням).
Вегетативные симптомы алкогольной полинейропатии: скачки показателей артериального давления, нарушение сердечного ритма, учащение сердцебиения, диспепсические расстройства (диарея, запоры, вздутие живота, отрыжка), сухость кожных покровов, усиленное потоотделение, расстройства половой сферы (снижение либидо, эректильная дисфункция).
Полинейропатия может протекать остро, подостро или в хронической форме (клинические признаки наблюдаются на протяжении больше 2 месяцев). Патологии алкогольного генеза острой и хронической формы различаются механизмом развития, что отражается на клинической картине и обуславливает такое многообразие неспецифических симптомов, которые могут сочетаться или проявляться отдельно.
Хроническая форма
Алкогольная нейропатия хронической формы развивается на фоне аксональной дегенерации. В патогенезе участвует миелинопатия (разрушение миелина) вторичного типа, которая сопровождается сегментарной демиелинизацией (избирательное повреждение миелиновой оболочки) или ремиелинизацией (частичное восстановление миелиновой оболочки).
Чаще возникает токсическая хроническая форма, обусловленная отравляющим воздействием этилового спирта и его метаболитов на нервную ткань. В результате повреждаются тонкие нервные волокна – миелинизированные и немиелинизированные, которые проводят болевые импульсы, чувствительные стимулы, поддерживают трофические (питательные) и вегетативные (автономные) функции.
Выраженность клинических проявлений коррелирует с суммарной дозой этилового спирта. Токсическое воздействие этилового спирта взаимосвязано с активацией глутаматных рецепторов, расположенных в спинном мозге. В результате развивается глутаматная нейротоксичность, происходит активация окислительных процессов с участием липидов и свободных радикалов, усиливается синтез провоспалительных цитокинов (белково-пептидные факторы, осуществляющие регуляцию взаимодействия между клетками и системами).
Этанол провоцирует угнетение аксонального транспорта. Ацетальдегид – промежуточный продукт распада этанола, образует комплексы с нормальными белковыми структурами, трансформируя их в цитотоксические белки, которые запускают процесс некроза в нейронах, миоцитах (клетки, формирующие мышечную ткань), гепатоцитах (клетки, образующие печень).
На фоне патологических воздействий развивается цирроз печени, осложняется течение АП. В возникновении болевого синдрома участвуют механизмы – активация глиальных клеток в составе спинного мозга, гиперфункция (усиление активности) симпатоадреналовой системы, гипоталамуса, гипофиза, надпочечников, окислительный стресс, спровоцированный воздействием этанола.
Аналогичные механизмы провоцируют появление гиперестезии (повышение чувствительности) и аллодинии (болезненные ощущения нейропатического генеза, спровоцированные нетипичными для боли раздражителями). Нейроны в составе периферического отдела нервной системы больше подвержены нейротоксическому действию этанола, чем нервные клетки центрального отдела нервной системы, которые частично ограждены от внешних воздействий гематоэнцефалическим барьером.
При алкогольной полинейропатии, затрагивающей верхние или нижние конечности, происходит повреждение преимущественно слабо миелинизированных волокон, что обуславливает доминирование сенсорных нарушений и вегетативных расстройств в клинической картине. Ранние клинические признаки: парестезии (онемение чаще в области дистальных участков нижних конечностей, покалывание), крампи (кратковременные неконтролируемые болезненные сокращения мышц) в области голеней.
Позже присоединяются признаки: чувство жжения, болезненные ощущения острого, стреляющего характера в конечностях, усиливающиеся ночью. Нередко развивается синдром, проявляющийся беспокойством ног – пациент под влиянием непреодолимого желания двигает ногами, чтобы устранить дискомфортные ощущения, более выраженные ночью. Хроническая форма АП прогрессирует медленно. Симптоматика постепенно нарастает на протяжении нескольких месяцев или нескольких лет.
При хронической форме дебютные признаки поражения периферического отдела нервной системы проявляются в области дистальных сегментов ног, позже проявления наблюдаются в проксимальных (расположенных ближе к туловищу) частях нижних конечностей. В тяжелых случаях патология распространяется на нижний участок туловища и зону верхних конечностей. Сенсорные нарушения преобладают над моторными. У большей части пациентов даже в ходе многолетнего течения болезни не выявляются двигательные расстройства.
На поздних стадиях течения развиваются парезы (мышечная слабость), параличи алкогольного генеза, что на фоне гипотрофии мышц (белково-энергетическая недостаточность, провоцирующая истощение мышечной ткани) приводит к нарушению походки. Вегетативные расстройства проявляются усиленным потоотделением в зоне ладоней рук и стоп ног, изменением оттенка кожных покровов, отечностью тканей, тахикардией, ортостатической гипотензией (чрезмерное понижение показателей артериального давления при принятии вертикального положения).
Острая стадия
Для алкогольной полиневропатии, протекающей в острой форме, характерно быстрое, прогрессирующее развитие симптоматики. В патогенезе острой формы главенствующая роль принадлежит дефициту витамина B1, а также других витаминов этой группы. Злоупотребление алкоголем ассоциируется с недостатком тиамина, что обусловлено ухудшением его усвоения в тонком кишечнике.
Другие факторы, приводящие к витаминодефициту – уменьшение запасов витамина B1 в печени, угнетение внутриклеточного фосфорилирования тиамина (продукция активной формы).
Заболевания органов ЖКТ (панкреатит, гастродуоденит, язва в области желудка, двенадцатиперстной кишки), развивающиеся у алкоголиков на фоне токсического воздействия этилового спирта, усугубляют ухудшение усвояемости тиамина в тонком кишечнике. Активная форма тиамина участвует в катаболизме углеводов, продукции пентоз (основа для воспроизводства нуклеиновых кислот), производстве компонентов антиокислительной системы.
Уменьшение концентрации активного тиамина провоцирует нарушение всех перечисленных физиологических процессов. Недостаток витамина B1 ассоциируется с ухудшением встраивания липидных фракций в миелин, происходит нарушение продукции нейромедиаторов. В нейронах аккумулируются фракции кальция, что на фоне развивающегося лактатацидоза (увеличение кислотности за счет повышения концентрации молочной кислоты) приводит к усилению алкогольной интоксикации.
Факторы, провоцирующие развитие острой формы: длительный запой, заболевания ЖКТ в анамнезе, неполноценное питание, уменьшение показателей массы тела. Дефицит тиамина сопровождается такими патологиями, как энцефалопатия Вернике-Корсакова, кардиомиопатия дилатационного типа (на фоне дилатации, растяжения полостей сердца). Для полинейропатии вследствие недостатка тиамина типично быстрое, острое, прогрессирующее развитие симптоматики.
Для сравнения при токсической форме хронического течения происходит медленное прогрессирование симптомов. Другая особенность витаминодефицитной формы – преобладание двигательных расстройств среди клинических проявлений. Папапарезы (поражение обеих рук или обеих ног) или тетрапарезы (двигательная дисфункция одновременно верхних и нижних конечностей) могут развиваться спустя несколько недель от появления дебютных признаков.
Мышечная слабость и атаксия (нарушение согласованности при движении, обусловленном группой мышц) сенситивного типа нередко ограничивают способность пациента к самостоятельному передвижению. Болевой синдром и расстройства в работе вегетативной системы встречаются реже, чем при хронической форме. Если патологический процесс затрагивает черепные нервы, появляются бульбарные расстройства (нарушение функции речи, глотания) и глазодвигательные нарушения.
Диагностика
Симптомы АП неспецифичны, что требует всесторонней оценки состояния больного для исключения других причин нарушений. Диагностические мероприятия включают физикальный осмотр с определением неврологического статуса пациента. Для постановки диагноза врач собирает анамнез, обращает внимание на клинические проявления. Инструментальные методы:
- Электронейромиография (определение проводимости нервных импульсов в мышечной ткани).
- УЗИ нервных окончаний периферической системы.
- МРТ нервных сплетений периферической системы.
В ходе электронейромиографии выявляется характер повреждения нервных волокон (аксональный с поражением аксонов – осевых цилиндров, составляющих основу нервного окончания, демиелинизирующий с поражением миелиновой оболочки). В сложных случаях выполняется биопсия – исследование морфологической структуры нерва.
Анализ крови показывает концентрацию глюкозы, отражает дефицит тиамина, подтверждает факт поражения печени. Диабетическая и алкогольная полинейропатия это такие заболевания, которые могут развиваться параллельно, что требует дифференциальной диагностики с целью назначения этиотропной (устраняющей причины заболевания) терапии. Показаны консультации невролога, гастроэнтеролога, кардиолога, гепатолога.
Лечение
Как лечить полинейропатию при алкоголизме расскажет лечащий врач. При разработке программы терапии учитывают сочетанное поражение органов ЖКТ, сердца, печени. Лечение алкогольной полинейропатии предполагает отказ от спиртного. Программа терапии включает организацию полноценного питания и физическую реабилитацию.
Симптоматическая терапия направлена на устранение дискомфортных ощущений – боли, онемения, жжения в зоне стоп и кистей. Симптоматическое лечение алкогольной полинейропатии, затрагивающей нижние конечности, осуществляется препаратами – анальгетиками, антиконвульсантами, анестетиками, антидепрессантами. Показаны сеансы психотерапии.
Лекарства для купирования болевого синдрома включают антидепрессанты, антиконвульсанты, а также их комбинации. Учитывая важную роль в патогенезе оксидантного стресса, назначают антиоксиданты.
Последствия
Повреждение нервных волокон при алкогольной полинейропатии на ранних стадиях является обратимым, прогноз относительно благоприятный, если пациент отказался от употребления спиртных напитков на протяжении 3-5 лет. Главная трудность при лечении заключается в необходимости убедить алкоголика воздерживаться от спиртного. Последствия варьируются в зависимости от степени поражения периферического отдела нервной системы от незначительного дискомфорта до тяжелой инвалидности.
Алкогольная полинейропатия бывает острой и хронической формы, развивается на фоне интоксикации этиловым спиртом, приводит к появлению сенсорных, вегетативных, двигательных расстройств.