Парциальные судороги возникают вследствие усиления нейрональной активности в корковых или подкорковых структурах в одном полушарии. Если процесс распространяется на оба полушария, речь идет о генерализованной форме судорожного приступа. Судороги чаще возникают в ногах, руках, затрагивают мышцы лица, реже туловища.
Характеристика
Парциальный – это означает частичный, очаговый, отдельный. Парциальные судороги – это такое состояние, которое характеризуется внезапным неконтролируемым сокращением мышц, что обусловлено повреждением отдельного участка (очага) головного мозга. Для фокальных (парциальных) форм типичны постиктальные (возникающие после приступа) нарушения, которые проявляются в виде преходящей (транзиторной) слабости в конечностях, слепоте, речевой дисфункции.
Генерализованный судорожный эпизод отличается от фокального приступа участием в патологическом процессе всех отделов коры. Классификация предполагает выделение сложных и простых приступов. Парциальные приступы сложной формы сопровождаются нарушением, потерей сознания, простые – протекают на фоне сохранения сознания. Моторные формы (с участием двигательного компонента):
- Автоматизмы (координированная, повторяющаяся двигательная активность).
- Атонические (ослабление или утрата мышечного тонуса) судороги.
- Клонические (ритмичные подергивания) судороги.
- Спазмы (неконтролируемое сгибание и разгибание верхних конечностей, туловища).
- Гиперкинетические (провоцирующие насильственные движения) судороги.
- Миоклонические (кратковременные подергивания нерегулярного характера) судороги.
- Тонические (длительное напряжение) судороги.
Различия между проявлениями разных форм приступов можно увидеть на видео презентации, где показаны судороги или судорожный синдром. Парциальность – это обособленность, что означает локальное расположение патологического очага, провоцирующего судорожные состояния. Патологический разряд на локальном участке мозга вызывает волну возбуждения, которая запускает механизмы развития приступа. Парциальные немоторные формы эпилептических пароксизмов:
- Дисфункция вегетативного отдела нервной системы (ощущение жара или озноба, учащенное сердцебиение, гиперемия – прилив крови, усиленное потоотделение, одышка, головокружение).
- Заторможенность (прекращение двигательной активности).
- Когнитивные нарушения (кратковременная утрата речи, появление галлюцинаций, перцептивных искажений, обусловленных расстройством восприятия).
- Сенсорные нарушения (появление зрительных, обонятельных, слуховых, вестибулярных, вкусовых ощущений).
- Эмоциональные нарушения (появление немотивированных эмоций – радости, беспокойства, тревоги, страха).
В большинстве случаев парциальные эпилептические припадки самостоятельно регрессируют в течение 1-2 минут. Корректное лечение в 30% случаев приводит к полному регрессу патологии, у 30% пациентов количество припадков сокращается наполовину. Адекватная фармацевтическая коррекция в течение длительного времени в 60% случаев приводит к сокращению количества эпизодов, что позволяет впоследствии отказаться от постоянного приема лекарств.
Причины возникновения
Парциальная эпилепсия – это такое состояние, которое возникает вследствие разных причин, что предполагает необходимость проведения тщательной диагностики. Основные причины судорожных припадков:
- Аутоиммунные заболевания (рассеянный склероз, церебральный васкулит).
- Отек мозга, обусловленный, к примеру, гипертонической энцефалопатией.
- Гипоксически-ишемическое поражение вещества головного мозга (отравление химическими, лекарственными веществами, угарным газом, инфаркт, инсульт, сердечная недостаточность).
- Травмы в зоне головы, в том числе родовые.
- Инфекционное повреждение тканей ЦНС (энцефалит, менингит, малярия, столбняк).
- Врожденные аномалии развития (кортикальные дисплазии – аномальное развитие коры с нарушением пролиферации нейронов и архитектоники, строения коркового слоя).
- Метаболические нарушения, к примеру, расстройство липидного обмена, гипогликемия (понижение концентрации глюкозы), гипокальциемия (уменьшение концентрации кальция).
- Объемные интракраниальные образования (очаги кровоизлияния, кисты, опухоли).
- Гипертермия (перегревание организма вследствие лихорадки или теплового воздействия).
Судорожные приступы могут возникнуть вследствие употребления психоактивных веществ, в том числе кокаина, как побочный эффект после приема фармацевтических препаратов – Циклоспорин, Камфора, Имипенем, Меперидин. У новорожденных причиной эпилептического эпизода может стать дефицит витамина B6 (Пиридоксин).
У 25-75% пациентов, перенесших травму в зоне головы (сотрясение, ушиб мозга, перелом черепных костей, внутричерепное кровоизлияние), возникают посттравматические приступы. Эпилептические эпизоды часто являются осложнением длительного пребывания в коматозном состоянии.
Парциальные приступы бывают на фоне синдрома отмены алкоголя и фармацевтических препаратов (барбитураты, бензодиазепины, анестетические средства). Симптоматическая парциальная эпилепсия развивается как симптом первичного заболевания или состояния (менингоэнцефалит, субарахноидальное кровоизлияние, гидроцефалия, повышение показателей внутричерепного давления).
Клинические проявления
Симптомы, которые сопровождают пароксизмальные судорожные эпизоды, включают двигательные, сенсорные и психомоторные нарушения. Парциальные припадки возникают вследствие патологического разряда на участке коркового слоя, что обуславливает различия в клинической картине в зависимости от локализации патологического очага.
Расположение очага эпилептиформной активности в зрительной ассоциативной зоне коры приводит к появлению зрительных галлюцинаций, происходит искажение зрительного восприятия. К примеру, предметы могут казаться перевернутыми, преувеличенно большими или наоборот уменьшенными в размерах. При эпилепсии Джексона судороги возникают в одном сегменте руки (чаще в области кисти), затем по восходящей распространяются на всю конечность.
Иногда эпилептический эпизод изначально затрагивает мышцы лица, затем судороги происходят в области руки, реже ноги. В этих случаях руки часто неестественно согнуты, пациент не может разогнуть конечности из-за мышечного спазма и болевых ощущений. Некоторые эпизоды начинаются с подъема верхней конечности и поворота головы в направлении движения.
Непрерывная парциальная эпилепсия – редко встречающаяся форма, при которой происходит продолжительный приступ с моторным компонентом. Чаще в патологический процесс вовлечены отделы – рука, сегмент кисти, мимические мышцы в одной половине лица. Приступы повторяются с периодичностью несколько секунд или несколько минут.
Эпизоды возникают на протяжении нескольких месяцев или нескольких лет. У взрослых непрерывная форма чаще возникает в результате перенесенного инсульта, у детей – на фоне аутоиммунных заболеваний и вирусных инфекций, протекающих в хронической форме. При простом парциальном припадке сохраняется восприятие действительности. Пациент помнит свои ощущения и может описать их после завершения приступа.
При сложном парциальном припадке происходит утрата связи с внешним миром. Пациенты не могут вспомнить ощущения после того, как к ним возвращается сознание. Парциальные припадки при эпилепсии сопровождаются характерными симптомами, что позволяет заподозрить фокальную форму и расположение патологического очага. Симптоматика в зависимости от месторасположения очага эпилептиформной активности в коре:
- Лобные доли. Проявления: спазмы тонического типа в обеих половинах туловища, необычное поведение.
- Моторные зоны коры. Проявления: неконтролируемые повороты головы и глазных яблок.
- Участки, противоположные лобной доле. Проявления: джексоновский марш (припадок начинается с неконтролируемого сокращения мышц на локальном участке, чаще в зоне руки или лица, в одной половине тела, затем судорожные сокращения распространяются по всей половине туловища), подергивание конечностей.
- Островковая доля. Проявления: дисгевзия (расстройство вкуса, появление постороннего привкуса во рту).
- Участок коры орбитально-лобно-островковой локализации. Проявления: дискомфортные ощущения в области внутренних органов, вегетативные расстройства, к примеру, дискомфорт в эпигастральной зоне, усиленное слюноотделение, тахикардия (учащенное сердцебиение), тахипноэ (поверхностное, частое дыхание), мидриаз (расширение зрачков).
- Медиальные (расположенные ближе к срединной плоскости) участки височной доли. Проявления: обонятельные галлюцинации.
- Оперкулярная зона (покрышечная часть лобной извилины), миндалина. Проявления: расстройство речи, неконтролируемые жевательные движения, усиленное слюноотделение.
- Задние участки височной доли, зона гиппокампа. Проявления: зрительные галлюцинации в виде оформленных образов.
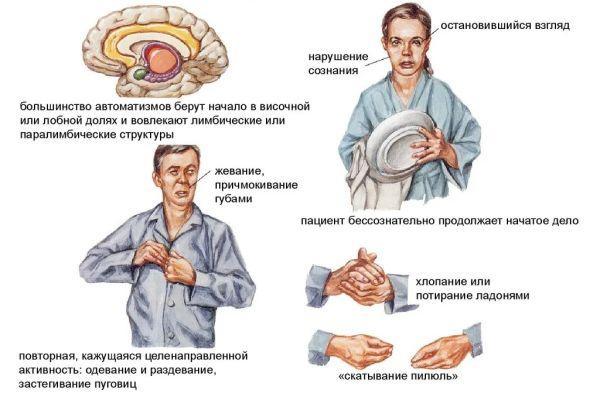
- Височная область. Проявления: поведенческие автоматизмы (однотипная манера обращения с привычными предметами, речевые и мимические штампы).
- Затылочная доля. Проявления: зрительные галлюцинации в виде неоформленных образов.
- Теменная доля. Проявления: расстройство чувствительности в виде чувства жжения, покалывания в области конечностей, расположенных с одной стороны, или подобные ощущения в половине туловища.
При сохранении фокального характера течения чаще судорожные состояния не сопровождаются помрачением, потерей сознания, потому что остальные структуры коры сохраняют нормальную функциональность. При распространении возбуждения на другие структуры мозга происходят вторично генерализованные приступы, которые часто протекают на фоне утраты сознания.
Парциальные судороги – это такое состояние, которое может возникать с предшествующей аурой или без нее, что в первом случае позволяет предугадывать начало приступа. Чаще взгляд пациента в этот момент фокусируется на одной точке. При нарушении восприятия больные сохраняют относительную способность оценивать действительность, в некоторых случаях им удается сознательно избегать триггерных (провоцирующих начало приступа) факторов. Эпилептическим пароксизмам часто предшествуют признаки:
- Парестезия (расстройство чувствительности, характеризующееся ощущением жжения, покалывания).
- Немотивированное чувство тревоги, страха.
- Неприятный запах.
- Дискомфортные ощущения в области эпигастрия.
В рамках ауры могут наблюдаться такие феномены, как оральные автоматизмы (выпячивание губ, жевательные движения, облизывание губ), двигательные автоматизмы в зоне конечностей (совершение однотипных бесцельных движений), произнесение невнятных, нечленораздельных звуков, не несущих смысловую нагрузку. Другие феномены:
- Неосознанное сопротивление сторонней помощи.
- Неестественные позы, обусловленные ослаблением или усилением мышечного тонуса на стороне, противоположной расположению патологического очага.
- Разворот головы и глазных яблок в направлении, противоположном расположению патологического очага.
- Моторная активность в области нижних конечностей по типу передвижения на велосипеде, кручения педалей.
Двигательные проявления парциального приступа при эпилепсии чаще затухают, нивелируются по истечении 1-2 минут. Дезориентация, состояние помрачения сознания могут сохраняться на протяжении следующих 1-2 минут. Постиктальные проявления включают амнезию. Пациент часто не помнит, что с ним произошло.
Диагностика
Диагноз ставят на основании клинической картины с учетом данных анамнеза. Пациенты упоминают о необычных ощущениях. Данные о течении эпилептического эпизода обычно предоставляют свидетели произошедшего. Врач уточняет сведения о дебютном приступе, длительности эпизода, продолжительности интервала между припадками.
Основные методы инструментальной диагностики: электроэнцефалография (исследование биоэлектрической активности мозга, выявление эпилептиформных очагов), МРТ и КТ (выявление участков повреждения нервной ткани, врожденных аномалий, других структурно-морфологических и функциональных нарушений).
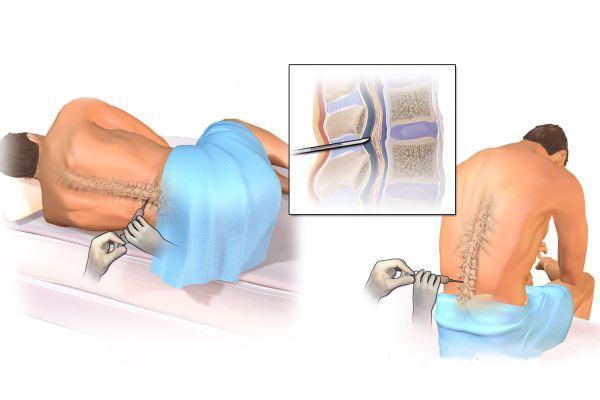
Анализ крови показывает концентрацию глюкозы, магния, кальция, отражает функциональность печени и почек. Параллельно проводится скрининг на наличие в крови наркотических веществ, которые могут спровоцировать судорожный эпизод. При подозрении на инфекцию ЦНС делают люмбальную пункцию.
Лечение
Основное направление терапии – устранение причины патологической активности участка мозга. Врачи рекомендуют избегать ситуаций, когда приступ, сопровождающийся потерей сознания, может привести к падению и получению травмы. Хирургическая операция проводится, если фармацевтическая коррекция не дает желаемого эффекта
Противосудорожные препараты назначают после повторного приступа в случае, если не установлена причина судорожного синдрома. Противопоказано употребление алкогольных напитков и наркотических веществ.
Фокальные припадки могут трансформироваться в генерализованные, что обуславливает необходимость снижения риска травматизма посредством избегания потенциально опасных ситуаций (погружение в воду, вождение транспортного средства, работа с электрическими приборами и инструментами, нахождение на высоте).
Парциальные судороги – неконтролируемое сокращение мышц, обусловленное патологической биоэлектрической активностью на локальных участках мозга. Если в патологический процесс впоследствии вовлекаются мозговые структуры обоих полушарий, речь идет о приступе вторичной генерализации.